- Острый средний отит у детей: полное руководство 2025
- Что такое острый средний отит у детей и почему он возникает?
- Основные причины заболевания
- Факторы риска у малышей
- Симптомы и классификация среднего отита у детей
- Стадии течения острого отита
- Тревожные симптомы, требующие немедленного внимания
- Диагностика: как подтвердить диагноз у ребенка
- Визуальный осмотр (отоскопия)
- Дополнительные инструментальные методы
- Лечение острого среднего отита у детей: от Амоксициллина до современных подходов
- Когда назначают Амоксициллин при отите?
- Поддерживающая терапия и обезболивание
- Профилактика заболевания и возможные осложнения
- Как снизить риск развития отита?
- Чем опасно несвоевременное лечение?
- Часто задаваемые вопросы (FAQ) об отите у детей
- Заключение
Острый средний отит у детей: полное руководство 2025
Острый средний отит у детей – это одно из самых распространенных заболеваний, с которым сталкиваются родители и педиатры. Внезапная сильная боль в ухе у ребенка, плач, повышение температуры – эти симптомы знакомы многим. Данное воспаление среднего уха может возникать как самостоятельное заболевание или как осложнение на фоне ОРВИ. Несвоевременное или неправильное лечение несет риски серьезных последствий, включая снижение слуха. Поэтому крайне важно понимать, что представляет собой это заболевание, каковы его основные причины и как действовать, чтобы помочь малышу. В этой статье мы подробно разберем, что такое средний отит у детей, почему он возникает, как его диагностировать и какие современные подходы к терапии существуют. Мы также уделим особое внимание такому препарату, как амоксициллин при отите, и ответим на самые частые вопросы родителей.
Что такое острый средний отит у детей и почему он возникает?
Острый средний отит у детей – это инфекционно-воспалительный процесс, который поражает структуры среднего уха: барабанную полость, слуховую (евстахиеву) трубу и клетки сосцевидного отростка. Это заболевание особенно часто встречается у детей в возрасте от 6 месяцев до 3 лет, что связано с анатомическими особенностями строения их уха. Основной механизм развития – нарушение функции слуховой трубы, которая соединяет носоглотку со средним ухом. Когда эта труба блокируется из-за отека или слизи, в барабанной полости создается отрицательное давление, что способствует проникновению и размножению патогенных микроорганизмов.
Основные причины заболевания
Главная причина, по которой возникает воспаление, — это инфекция, чаще всего бактериальная или вирусная. Патогены попадают в полость среднего уха из носоглотки, особенно при насморке или аденоидите. Среди ключевых факторов можно выделить:
- ОРВИ и грипп: Вирусные инфекции вызывают отек слизистой оболочки носа и носоглотки, что приводит к блокаде слуховой трубы.
- Бактериальная инфекция: Наиболее частыми возбудителями являются пневмококк (Streptococcus pneumoniae) и гемофильная палочка (Haemophilus influenzae).
- Аденоиды: Увеличенные аденоиды могут механически перекрывать устье евстахиевой трубы, создавая благоприятный фон для развития отита.
- Анатомические особенности: У маленьких детей слуховая труба короче, шире и расположена более горизонтально, чем у взрослых, что облегчает попадание инфекции из носа в ухо.
Таким образом, основной триггер – это нарушение вентиляции среднего уха, на фоне которого и развивается воспалительный процесс. Понимание этой причины помогает в выборе правильной стратегии лечения и профилактики.
Факторы риска у малышей
Помимо основных причин, существует ряд факторов, которые повышают вероятность развития острого среднего отита у детей. К ним относятся:
- Возраст до 3 лет: Пик заболеваемости приходится именно на этот период.
- Искусственное вскармливание: Особенно кормление в горизонтальном положении, когда смесь может затекать в носоглотку и слуховую трубу.
- Посещение детских коллективов: Частые контакты с другими детьми увеличивают риск ОРВИ, а следовательно, и отитов.
- Пассивное курение: Табачный дым раздражает слизистые оболочки и снижает местный иммунитет.
- Наличие аллергического ринита: Хроническое воспаление в носу также способствует дисфункции слуховой трубы.
Учет этих факторов важен для профилактики. Своевременная терапия основного заболевания, например, простуды, является ключевым моментом в предотвращении такого осложнения, как острый отит у детей.
Симптомы и классификация среднего отита у детей
Распознать средний отит у детей, особенно у тех, кто еще не говорит, бывает непросто. Родителям следует быть внимательными к изменениям в поведении ребенка. Основной симптом – это сильная, стреляющая или пульсирующая боль в ухе. Малыши становятся беспокойными, капризными, плохо спят, трут ухо или тянут за него. Боль усиливается в ночное время и при надавливании на козелок (хрящевой выступ у входа в слуховой проход).
Другие характерные симптомы включают:
- Повышение температуры тела: Часто до 38-39°C.
- Снижение слуха: Ребенок может не реагировать на тихие звуки, переспрашивать.
- Общее недомогание: Вялость, отказ от еды, тошнота или рвота.
- Выделения из уха: Если происходит перфорация (разрыв) барабанной перепонки, из слухового прохода может появиться гной. После этого боль обычно резко стихает.
Важно понимать, что клиническая картина может отличаться в зависимости от стадии заболевания и возраста ребенка. У грудничков основным признаком может быть пронзительный плач во время кормления, так как сосание и глотание усиливают давление и боль в ухе.
Стадии течения острого отита
Острый средний отит у детей проходит несколько последовательных стадий, знание которых помогает врачу определить тактику лечения:
- Катаральная (доперфоративная) стадия: Характеризуется воспалением и отеком в среднем ухе без образования гноя. Это начальный этап, когда возникает самая сильная боль из-за давления на барабанную перепонку. Слух снижается.
- Гнойная (перфоративная) стадия: В барабанной полости скапливается гнойный экссудат. Давление нарастает, что может привести к разрыву перепонки и истечению гноя наружу. После перфорации самочувствие ребенка, как правило, улучшается, боль утихает.
- Репаративная (стадия разрешения): Воспаление стихает, перфорация в барабанной перепонке заживает, и слух постепенно восстанавливается. Этот процесс может занимать от 2 до 4 недель.
Правильная терапия на каждой стадии имеет решающее значение для предотвращения перехода заболевания в хроническую форму или развития осложнений.
Тревожные симптомы, требующие немедленного внимания
Хотя острый отит у детей в большинстве случаев успешно лечится, существуют симптомы, при появлении которых необходимо немедленно обратиться за медицинской помощью. Это может свидетельствовать о развитии осложнений. К таким “красным флагам” относятся:
- Очень высокая температура, которая не сбивается жаропонижающими.
- Сильная головная боль, головокружение, нарушение координации.
- Появление боли, припухлости или покраснения в заушной области.
- Внезапная полная потеря слуха на одно ухо.
- Ригидность затылочных мышц (невозможность наклонить голову вперед).
Эти признаки могут указывать на распространение инфекции за пределы среднего уха. Не откладывайте визит к врачу – запишитесь на консультацию уже сегодня!
Диагностика: как подтвердить диагноз у ребенка
Диагностика острого среднего отита у детей обычно не представляет сложности для опытного врача – педиатра или отоларинголога (ЛОРа). Основой является сбор анамнеза (жалобы, история заболевания) и физикальный осмотр. Врач расспросит о симптомах, их длительности, а также о сопутствующих заболеваниях, таких как недавняя простуда.
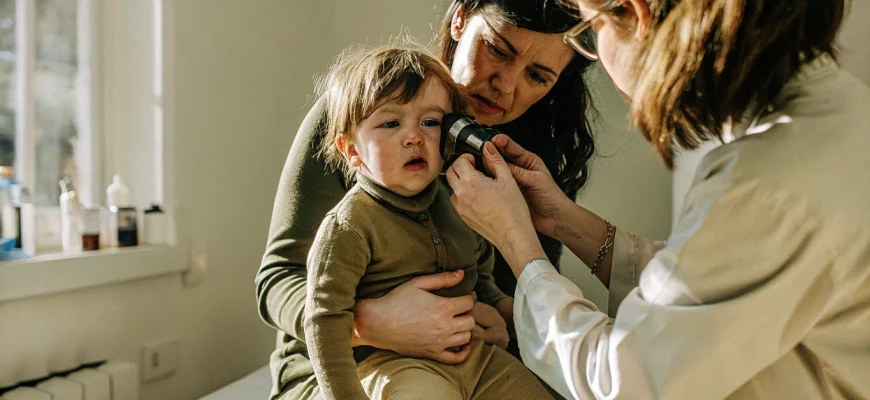
Ключевым методом диагностики является отоскопия – осмотр наружного слухового прохода и барабанной перепонки с помощью специального инструмента, отоскопа. Этот метод позволяет оценить состояние перепонки, которая при отите имеет характерные изменения. Признаки воспаления, которые видит врач:
- Покраснение (гиперемия) барабанной перепонки.
- Выбухание перепонки из-за скопившейся в полости жидкости или гноя.
- Сглаженность или отсутствие опознавательных контуров (например, светового рефлекса).
- Наличие перфорации и гнойных выделений в слуховом проходе.
Правильная диагностика позволяет отличить средний отит у детей от наружного отита или других причин боли в ухе, что напрямую влияет на выбор тактики лечения.
Визуальный осмотр (отоскопия)
Отоскопия является “золотым стандартом” в диагностике. Врач аккуратно вводит в ухо ребенка ушную воронку, соединенную с источником света и увеличительным стеклом. Процедура безболезненна, но может вызвать у маленького ребенка беспокойство, поэтому важно, чтобы родитель держал малыша на руках и успокаивал его. Современные видеоотоскопы позволяют вывести изображение на экран, что дает возможность и родителям увидеть состояние барабанной перепонки. На основании отоскопической картины врач определяет стадию заболевания (катаральная или гнойная) и принимает решение о дальнейших шагах.
Дополнительные инструментальные методы
В большинстве случаев для постановки диагноза достаточно отоскопии. Однако при затяжном течении, подозрении на осложнения или для оценки функции слуха могут потребоваться дополнительные обследования:
- Тимпанометрия: Метод оценки подвижности барабанной перепонки и давления в среднем ухе. Помогает подтвердить наличие жидкости в барабанной полости.
- Аудиометрия: Исследование остроты слуха. Проводится у детей старшего возраста для оценки степени снижения слуха и контроля его восстановления после лечения.
- Общий анализ крови: Показывает наличие воспалительного процесса в организме (повышение СОЭ, лейкоцитов).
- Компьютерная томография (КТ) височных костей: Назначается редко, при подозрении на серьезные осложнения, такие как мастоидит (воспаление сосцевидного отростка) или внутричерепные осложнения.
Комплексный подход к диагностике гарантирует постановку точного диагноза и назначение адекватной терапии для каждого конкретного случая острого среднего отита у детей.
Лечение острого среднего отита у детей: от Амоксициллина до современных подходов
Тактика лечения острого среднего отита у детей зависит от возраста ребенка, тяжести симптомов и стадии заболевания. Основные цели терапии – это купирование боли, устранение инфекции, восстановление функции слуховой трубы и предотвращение осложнений. Лечение должно быть комплексным и назначаться исключительно врачом. Самолечение, особенно прогревание уха или закапывание спиртовых растворов без осмотра, категорически запрещено и может привести к ухудшению состояния.
Современная терапия включает в себя несколько направлений:
- Системная антибактериальная терапия: Назначается при бактериальной природе отита.
- Местное лечение: Использование ушных капель.
- Симптоматическая терапия: Обезболивающие и жаропонижающие средства.
- Восстановление носового дыхания: Применение сосудосуживающих капель в нос для улучшения дренажа слуховой трубы.
В некоторых случаях, особенно у детей до 2 лет с выраженными симптомами, врач может сразу назначить антибиотик. В других ситуациях возможна выжидательная тактика в течение 24-48 часов под наблюдением, так как часть отитов (особенно вирусных) может пройти самостоятельно.
Когда назначают Амоксициллин при отите?
Препаратом первого выбора для системной антибактериальной терапии при неосложненном остром среднем отите является амоксициллин. Это антибиотик пенициллинового ряда, который эффективен против большинства возбудителей данного заболевания. Амоксициллин при отите назначается в высокой дозировке (обычно 80-90 мг/кг/сутки), чтобы создать необходимую концентрацию в полости среднего уха.
В случаях, когда есть подозрение на устойчивые штаммы бактерий или при неэффективности терапии в течение 48-72 часов, врач может назначить амоксициллин в комбинации с клавулановой кислотой. Клавулановая кислота защищает антибиотик от разрушения бактериальными ферментами, расширяя его спектр действия. Курс лечения обычно составляет 7-10 дней. Важно строго соблюдать дозировку и длительность приема, прописанные врачом, даже если симптомы улучшились раньше.
Поддерживающая терапия и обезболивание
Один из самых мучительных симптомов для ребенка – это сильная боль. Поэтому адекватное обезболивание является неотъемлемой частью лечения. Для этого используются системные препараты на основе ибупрофена или парацетамола в возрастной дозировке. Они не только снимают боль, но и снижают температуру.
Для улучшения оттока из слуховой трубы назначают сосудосуживающие капли в нос коротким курсом (не более 5-7 дней). Также могут применяться местные ушные капли с обезболивающим компонентом (например, лидокаином), но их можно использовать только при целой барабанной перепонке. Если есть перфорация, такие капли противопоказаны. Получите консультацию специалиста, чтобы подобрать правильную схему лечения для вашего ребенка.
Профилактика заболевания и возможные осложнения
Предотвратить острый отит у детей проще, чем его лечить. Профилактические меры направлены на укрепление общего иммунитета и снижение факторов риска, провоцирующих нарушение функции слуховой трубы. Особенно это актуально для детей, склонных к рецидивирующим отитам (3 и более эпизодов за полгода или 4 и более за год). Системный подход к профилактике может значительно снизить частоту этого неприятного заболевания.
Хотя при своевременном и адекватном лечении прогноз благоприятный, игнорирование симптомов или неправильная терапия могут привести к серьезным последствиям. Воспаление может распространиться за пределы барабанной полости, вызывая как локальные, так и системные проблемы, требующие сложного, а иногда и хирургического, вмешательства.
Как снизить риск развития отита?
Основные рекомендации по профилактике включают:
- Своевременное лечение заболеваний носоглотки: Правильное лечение насморка, аденоидита, синусита. Важно научить ребенка правильно сморкаться (поочередно каждой ноздрей, без усилия).
- Вакцинация: Прививки от пневмококковой инфекции и гемофильной палочки типа b, а также ежегодная вакцинация от гриппа значительно снижают риск развития бактериальных отитов.
- Укрепление иммунитета: Сбалансированное питание, закаливание, достаточная физическая активность.
- Грудное вскармливание: Материнское молоко содержит антитела, защищающие ребенка от инфекций в первые месяцы жизни.
- Отказ от пассивного курения: Создание в доме среды, свободной от табачного дыма.
Эти простые меры помогут защитить слух и здоровье вашего ребенка.
Чем опасно несвоевременное лечение?
Осложнения острого среднего отита могут быть очень серьезными. Наиболее частые из них:
- Переход в хроническую форму: Стойкая перфорация барабанной перепонки, постоянные выделения из уха и прогрессирующее снижение слуха.
- Мастоидит: Воспаление сосцевидного отростка височной кости, расположенного за ухом. Требует госпитализации и часто хирургического лечения.
- Стойкая тугоухость: Нарушение слуха из-за повреждения звукопроводящей системы среднего уха.
- Внутричерепные осложнения: Менингит, абсцесс мозга. Это редкие, но жизнеугрожающие состояния, возникающие при прорыве инфекции в полость черепа.
- Парез лицевого нерва: Нарушение мимики лица из-за вовлечения нерва в воспалительный процесс.
Именно поэтому при первых признаках отита необходимо обращаться к врачу, а не заниматься самолечением.
Часто задаваемые вопросы (FAQ) об отите у детей
Можно ли гулять с ребенком при отите?
Если у ребенка нет температуры и он чувствует себя хорошо, прогулки на свежем воздухе не противопоказаны. Однако следует избегать сильного ветра и переохлаждения. В острый период заболевания, при высокой температуре и боли, от прогулок лучше воздержаться.
Можно ли купать ребенка при отите?
Купать ребенка можно, но очень важно избегать попадания воды в больное ухо. Во время купания можно аккуратно закрыть слуховой проход ватным тампоном, смоченным в вазелиновом масле. Нырять и мочить голову категорически не рекомендуется.
Всегда ли при отите нужен антибиотик, например, амоксициллин?
Нет, не всегда. Решение о назначении антибиотиков, таких как амоксициллин при отите, принимает врач. Если отит вызван вирусом или протекает в легкой форме, особенно у детей старше 2 лет, врач может выбрать выжидательную тактику. Антибиотики обязательны при гнойном отите, тяжелом течении и у детей младшего возраста.
Как долго восстанавливается слух после среднего отита у детей?
Некоторое снижение слуха после перенесенного отита – нормальное явление. Это связано с наличием остаточной жидкости в барабанной полости. Обычно слух полностью восстанавливается в течение 2-4 недель. Если этого не произошло, необходимо повторно обратиться к ЛОР-врачу для контроля.
Заключение
Таким образом, острый средний отит у детей – это серьезное заболевание, которое требует внимательного отношения и обязательного врачебного контроля. Понимание его причин, своевременное распознавание симптомов и строгое следование рекомендациям специалиста являются залогом успешного лечения и предотвращения опасных осложнений. Главное для родителей – не паниковать и не заниматься самолечением. Современная медицина располагает эффективными методами диагностики и терапии, которые позволяют быстро справиться с воспалением и сохранить здоровье ушей и слух вашего ребенка. Помните, что основная задача – вовремя обратиться за помощью. Если у вас остались вопросы или вы заметили у ребенка тревожные симптомы, не занимайтесь самолечением – обратитесь к педиатру или ЛОР-врачу.