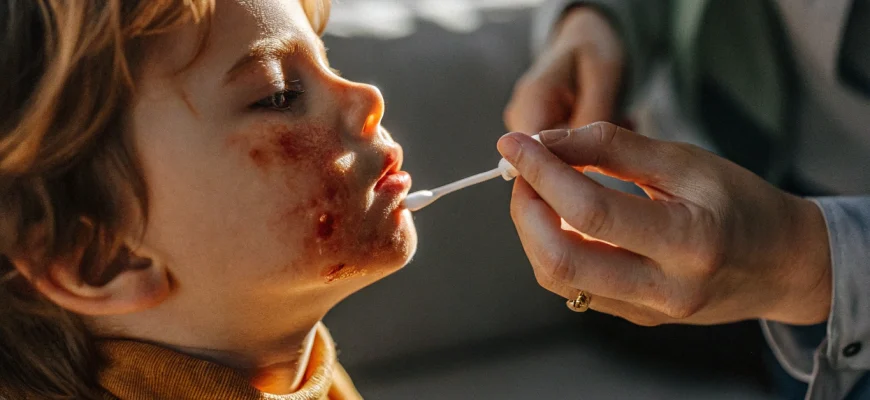
- Стрептодермия у ребенка: полное руководство 2025
- Что такое стрептодермия и каковы ее причины?
- Основные причины возникновения стрептодермии
- Ключевые симптомы и первые признаки
- Виды и формы стрептодермии: от импетиго до эктимы
- Поверхностные формы (стрептококковое импетиго)
- Глубокие формы заболевания
- Диагностика и лечение стрептодермии у детей
- Как врач ставит диагноз?
- Чем мазать стрептодермию: обзор местных средств
- Часто задаваемые вопросы о стрептодермии (FAQ)
- Заключение
Стрептодермия у ребенка: полное руководство 2025
Столкнувшись с таким диагнозом, как стрептодермия у ребенка, многие родители испытывают тревогу и растерянность. Это инфекционное заболевание кожи, вызываемое стрептококком, действительно требует пристального внимания и правильного подхода к лечению. Появление на коже малыша пузырьков, гнойничков и корочек – это не просто косметический дефект, а серьезный симптом, который нельзя игнорировать. Данная болезнь особенно часто встречается в детских коллективах из-за своей высокой контагиозности. В этой статье мы подробно разберем, что такое стрептодермия, какие бывают ее виды, как проводится современная диагностика и, самое главное, чем лечить стрептодермию у детей, чтобы быстро и без последствий справиться с инфекцией. Мы рассмотрим эффективные мази, антисептические растворы и общие принципы терапии, которые помогут вернуть коже вашего ребенка здоровый вид.
Что такое стрептодермия и каковы ее причины?
Стрептодермия – это группа инфекционных кожных заболеваний, которые вызываются патогенными микроорганизмами рода стрептококк. Она относится к большой группе пиодермий – гнойничковых поражений кожи. Возбудитель, бактерия стрептококк, проникает в кожный покров через микротравмы: царапины, ссадины, укусы насекомых или потертости. Особенно часто это заболевание встречается у детей, так как их кожа тоньше и нежнее, а местный иммунитет еще не до конца сформирован. Патогенный микроорганизм начинает активно размножаться, вызывая воспаление и характерные высыпания. Заражение может произойти при контакте с больным человеком или через общие предметы быта, игрушки. Несвоевременное или неправильное лечение может привести к распространению инфекции на здоровые участки кожи и развитию осложнений.
Основные причины возникновения стрептодермии
Появление стрептодермии провоцируется не только контактом со стрептококком, но и рядом предрасполагающих факторов. Главная причина – это нарушение целостности кожного покрова. Любое, даже самое незначительное повреждение, может стать «входными воротами» для инфекции. К другим факторам, повышающим риск развития заболевания, относятся:
- Снижение общего и местного иммунитета: после перенесенных вирусных заболеваний, на фоне хронических болезней или авитаминоза.
- Несоблюдение правил личной гигиены: редкое мытье рук, использование чужих полотенец.
- Эндокринные нарушения: например, сахарный диабет.
- Дерматологические заболевания: атопический дерматит, экзема, при которых кожный барьер уже нарушен.
- Высокая температура и влажность окружающей среды, способствующие мацерации кожи и размножению бактерий.
Ключевые симптомы и первые признаки
Клиническая картина стрептодермии может варьироваться в зависимости от формы, но существуют общие признаки, на которые стоит обратить внимание. Заболевание чаще всего начинается с появления на коже одного или нескольких красных пятен. В течение нескольких часов на их месте образуются характерные пузырьки, называемые фликтенами. Эти образования наполнены сначала прозрачной, а затем мутной, гнойной жидкостью. Основные симптомы включают:
- Образование пузырьков (фликтен): размером от нескольких миллиметров до 1-2 сантиметров, окруженных венчиком покраснения.
- Быстрое вскрытие пузырьков: после вскрытия на их месте образуются эрозии, которые покрываются медово-желтыми корочками.
- Зуд: пораженные участки кожи часто зудят, что заставляет ребенка расчесывать очаги и разносить инфекцию.
- Локализация: чаще всего сыпь появляется на открытых участках тела – лицо (особенно вокруг рта и носа), руки, ноги.
- Общие симптомы (редко): при обширном поражении может наблюдаться незначительное повышение температуры и увеличение регионарных лимфоузлов.
Виды и формы стрептодермии: от импетиго до эктимы
Стрептококковая инфекция кожи может проявляться в различных формах, которые классифицируются в зависимости от глубины поражения кожного покрова и клинических особенностей. Понимание того, какой именно вид заболевания развился у ребенка, критически важно для выбора правильной тактики лечения. Все формы стрептодермии делятся на две большие группы: поверхностные, при которых страдает только эпидермис, и глубокие, затрагивающие дерму и подкожно-жировую клетчатку. Поверхностные виды встречаются гораздо чаще, особенно в детском возрасте, и при адекватной терапии проходят без образования рубцов.
Поверхностные формы (стрептококковое импетиго)
Это наиболее распространенный вид стрептодермии. Стрептодермия импетиго – это классическое проявление болезни, которое характеризуется появлением фликтен. Пузырьки быстро вскрываются, оставляя после себя эрозии и характерные желтые корочки. Этот вид очень контагиозный и легко передается в детских коллективах. К другим поверхностным формам относятся:
- Сухая стрептодермия (простой лишай): проявляется в виде белых или розоватых шелушащихся пятен, чаще на лице. Часто встречается у детей весной и осенью.
- Щелевидное импетиго (заеда): поражение уголков рта, где образуются пузырьки, а после их вскрытия – трещинки и корочки.
- Поверхностный панариций: воспаление околоногтевого валика, возникающее после травм (заусенцы, царапины).
Глубокие формы заболевания
Глубокие формы стрептодермии – это более тяжелые состояния, при которых инфекционный процесс проникает в глубокие слои кожи. Они развиваются реже, как правило, у ослабленных детей или при отсутствии адекватного лечения поверхностных форм. Основной представитель этой группы – вульгарная эктима. Она начинается как глубокий гнойник или пузырь, который затем превращается в язву с плотными краями и гнойным дном. После заживления эктимы на коже всегда остается рубец. Эта форма требует обязательного обращения к врачу и назначения системной антибактериальной терапии.
Диагностика и лечение стрептодермии у детей
Эффективное лечение стрептодермии у детей начинается с точной и своевременной диагностики. Категорически не рекомендуется заниматься самолечением или использовать методы народной медицины, так как это может усугубить течение болезни и привести к осложнениям. Только врач-дерматолог может правильно определить форму заболевания, отличить его от других кожных патологий (например, герпеса или атопического дерматита) и назначить адекватную терапию. Комплексный подход, включающий как местное, так и при необходимости системное лечение, является залогом быстрого выздоровления.
Как врач ставит диагноз?
Диагностика стрептодермии в большинстве случаев не представляет трудностей для опытного специалиста. Она основывается на следующих методах:
- Визуальный осмотр: Врач оценивает характер высыпаний (наличие фликтен, эрозий, медово-желтых корочек), их локализацию и распространенность.
- Сбор анамнеза: Уточняется, когда появились первые симптомы, был ли контакт с больным человеком, имеются ли у ребенка хронические заболевания.
- Дерматоскопия: Осмотр элементов сыпи с помощью специального прибора для более детальной оценки.
- Лабораторная диагностика: В сомнительных случаях или при тяжелом течении берется мазок-отпечаток с очага поражения для микроскопического и бактериологического исследования. Это позволяет точно идентифицировать возбудителя (стрептококк) и определить его чувствительность к антибиотикам.
Важно! При появлении первых признаков заболевания у ребенка немедленно обратитесь к врачу. Своевременная консультация поможет избежать распространения инфекции и подобрать наиболее безопасный препарат.
Чем мазать стрептодермию: обзор местных средств
Основой лечения неосложненных форм стрептодермии является местная терапия. Вопрос, чем мазать стрептодермию, волнует родителей в первую очередь. Цель наружного лечения – уничтожить возбудителя, подсушить мокнущие участки и ускорить заживление. Для этого используются антисептические и антибактериальные препараты.
- Антисептические растворы: Применяются для обработки очагов поражения. Вскрытие пузырьков проводят стерильной иглой, после чего эрозии обрабатывают анилиновыми красителями (раствор бриллиантового зеленого, Фукорцин) или другими антисептиками (перекись водорода, хлоргексидин).
- Антибактериальные мази: После обработки антисептиком на очаг накладывается мазь с антибиотиком. Часто используются препараты на основе эритромицина, тетрациклина, мупироцина или гентамицина. Мазь наносится 2-3 раза в день, иногда под марлевую повязку.
- Комбинированные препараты: В некоторых случаях врач может назначить мази, которые содержат не только антибиотик, но и гормональный компонент для снятия сильного воспаления и зуда.
Системные антибиотики (в таблетках или инъекциях) назначаются при обширных поражениях, глубоких формах стрептодермии или при наличии общих симптомов (температура, интоксикация).
Часто задаваемые вопросы о стрептодермии (FAQ)
Можно ли мыться при стрептодермии у ребенка?
Водные процедуры (ванна, душ) на время активного лечения обычно запрещаются. Мытье может способствовать мацерации кожи и распространению инфекции на здоровые участки. Рекомендуется обтирать здоровые участки кожи влажным полотенцем, избегая очагов поражения. Волосы можно мыть, аккуратно наклонив голову ребенка над ванной.
Сколько дней заразна стрептодермия?
Ребенок считается заразным с момента появления первых высыпаний и до тех пор, пока на коже есть свежие элементы (пузырьки, мокнущие эрозии) и не отпадут все корочки. Обычно карантин в детском учреждении длится около 10 дней с начала заболевания. После начала адекватного лечения контагиозность резко снижается.
Чем отличается стрептодермия от стафилодермии?
Хотя оба заболевания относятся к пиодермиям, их вызывают разные бактерии (стрептококк и стафилококк) и они имеют разные клинические проявления. Для стрептодермии характерны поверхностные пузырьки (фликтены) с прозрачным или мутным содержимым, без вовлечения волосяных фолликулов. Для стафилодермии типично образование гнойников (пустул), связанных с волосяными фолликулами и сальными железами (фолликулиты, фурункулы).
Какие меры профилактики существуют?
Профилактика стрептодермии включает в себя несколько простых, но важных правил: соблюдение личной гигиены (регулярное мытье рук с мылом), своевременная обработка любых повреждений кожи (царапин, ссадин) антисептическим раствором, укрепление общего иммунитета, сбалансированное питание и изоляция больного ребенка из коллектива на время лечения.
Заключение
Подводя итог, можно с уверенностью сказать, что стрептодермия у ребенка – это серьезное инфекционное заболевание, требующее обязательного медицинского контроля. Несмотря на пугающие симптомы, при своевременном обращении к дерматологу и строгом соблюдении его рекомендаций, болезнь успешно и довольно быстро лечится, не оставляя последствий. Ключевые моменты в борьбе с этим недугом – это правильная диагностика, грамотно подобранная местная терапия с использованием антисептиков и антибактериальных мазей, а также соблюдение гигиенических правил для предотвращения распространения инфекции. Помните, что здоровье вашего ребенка напрямую зависит от вашей ответственности и внимательности. Не занимайтесь самолечением, доверяйте специалистам.
Не откладывайте визит к врачу, если вы заметили подозрительные высыпания на коже вашего малыша. Запишитесь на консультацию к детскому дерматологу уже сегодня, чтобы получить квалифицированную помощь и начать правильное лечение стрептодермии.